|
Какой рейтинг вас больше интересует?
|
Главная /
Каталог блоговCтраница блогера маруся551/Записи в блоге |
 |
маруся551
Голосов: 2 Адрес блога: http://www.liveinternet.ru/users/1337200/ Добавлен: 2008-03-20 20:00:45 блограйдером Laminaria |
Пульпит - враг зубов!
2015-11-30 18:44:20 (читать в оригинале)Пульпит - враг зубов!
0КОММЕНТАРИЕВ
К СТАТЬЕ
На медицинскую тему есть немало анекдотов. Например: «Доктор, посмотрите, что это у меня?!» – «Боже!!! ЧТО это у вас?» Чтобы не получилось, как в анекдоте, нужно, как минимум, знать, «что это» самому. Лучше, если эти знания останутся лишь теоретическими. Итак, узнаем, что же такое пульпит зуба и как его «вычислить».
Пульпит - враг зубов!
Содержание статьи:
Что такое пульпит и каковы его симптомы?
Диагностика пульпита
Классификация пульпита
Хронический пульпит
Острые формы пульпита
Ретроградный пульпит
Травматический пульпит
Трехканальный пульпит
Пульпит зуба мудрости
Что такое пульпит и каковы его симптомы?
Пульпит – это воспаление пульпы зуба, которую условно называют нервом. В практике стоматолога-терапевта больные, у которых выявлен зубной пульпит, занимают 14 – 20 % и более. К слову, это каждый пятый человек. Каков же патогенез, или механизм развития пульпита? В пульпе начинается воспаление, спровоцированное проникшей в нее инфекцией. Кариес, травмы при оперативном вмешательстве на пародонте, химические вещества типа фосфорной кислоты, перепады температуры и прочее могут рассматриваться как причины заражения зуба и появления пульпита.
На начальных стадиях пульпита заболевание проявляется в виде болезненной реакции зубов на перепады температуры и другие раздражители. Острые приступообразные боли – признаки уже прогрессирующего пульпита. Иногда, даже трудно определить, какой конкретно зуб «барахлит», поскольку болевые ощущения могут распространяться на всю челюсть. Определить пульпит также помогают и внешние симптомы: посеревшая эмаль, кровоточивость и разрастание тканей в открытой кариозной полости зуба.
Перейти в Поиск стоматологий
Диагностика пульпита
Врачебные ошибки при диагностике пульпита могут привести к печальным последствиям, поэтому для врача имеет первостепенную важность постановка правильного диагноза. Почему же стоматологи ошибаются? Первопричиной служит поверхностный анализ истории болезни. Пульсирующая сильная зубная боль, которая указывает на пульпит, у некоторых пациентов может вообще отсутствовать или иметь индивидуальный характер. Поэтому для успешной диагностики имеет значение выяснение причин ее возникновения, определение периодичности и интенсивности приступов. Далеко не каждый специалист готов проводить такое тщательное расследование, предпочитая определить пульпит, просто сделав рентген. Между тем воспаление пульпы переходит в более серьезное заболевание – периодонтит, при котором воспаление пульпы переходит на верхушку корня зуба.
В стоматологических клиниках, дорожащих своей репутацией, врачи при подозрении на пульпит используют дифференциальную диагностику. Суть ее в том, что для определения формы заболевания и последующего выбора методики его лечения учитываются не только данные рентгенографического исследования, но и полученная информация при визуальном осмотре. Анализируются также рассказы самого пациента о том, как давно он испытывает боль при пульпите и какого она характера – колющая, режущая или тянущая. Таким образом, дифференциальная диагностика пульпита помогает стоматологу точно определить, о какой форме заболевания идет речь.
Классификация пульпита
Стоматология разделяет пульпит на острый, хронический и обострение хронического. В то же время, две из перечисленных веток имеют собственные разновидности. Так, острый пульпит делится на очаговый и диффузный, а хронический – на фиброзный, гипертрофический (пролиферативный) и гангренозный. Каждая из разновидностей пульпита обладает собственными признаками и определяется методом тщательнейшей диагностики.
Хронический пульпит
Хронический пульпит может быть фиброзным, гипертрофическим и гангренозным. В стоматологической практике он распространен гораздо шире, нежели другие формы. Как можно догадаться, обострения – нередкие его спутники и порой весьма сложно диагностируемые. Иногда стоматологи могут трактовать обострение хронического пульпита как формы острого пульпита. В подобных случаях решающее значение при диагностировании имеет анамнез, то есть история развития и болезни. Итак, рассмотрим основные особенности хронических пульпитов.
Хронический фиброзный пульпит является наиболее распространенным видом хронического пульпита. Если больной обладает низкой реактивностью организма, то данный вид заболевания может возникнуть без предварительного острого воспаления. Зачастую боль не ощущается, но иногда зуб может реагировать на температуру и химические раздражители. При осмотре специалист обнаруживает глубокую кариозную полость.
Хронический гипертрофический пульпит, скорее, не ощущается, а становится зримым как пациенту, так и доктору: из «дырки» в зубе растет и набухает кровоточащая ткань, похожая на полип, вызывающая боль при употреблении твердой пищи. Рентгенография отражает разрушенную зубную коронку и деструктивные изменения костной ткани на верхушке корня.
Хронический гангренозный пульпит может развиваться либо в закрытой, либо в открытой полости зуба. Начальная стадия данного вида пульпита характеризуется болезненностью и кровоточивостью пульпы, а также повышенной реакцией на температурные раздражители, в основном на горячее. Сам пациент может определить гангренозный пульпит по специфическому запаху изо рта. В редких случаях жалоб на болезненные ощущения нет, хотя могут быть боли в прошлом, сошедшие на «нет». Лечение гангренозного пульпита включает в себя полное удаление пульпы зуба, что на языке медиков звучит как «витальная экстирпация».
Острые формы пульпита
Острый пульпит протекает чаще всего в закрытой полости зуба и проявляется внезапно возникающими и пропадающими болями, которые усиливаются под воздействием различных раздражителей. Данный вид пульпита делится на следующие формы его проявления:
Острый очаговый пульпит – начальная форма заболевания, при которой воспаление локализуется в самой верхней части зуба. Зубная боль, которую обуславливает пульпит, возникает при воздействии внешних раздражителей и не проходит после их устранения. Приступы длятся по 10 – 20 минут с промежутком в несколько часов. Пациент может сам определить больной зуб, отчасти именно поэтому данный вид пульпита получил название очагового.
Острый диффузный пульпит – следующая стадия заболевания, которая наступает через 1 – 2 суток после возникновения острого очагового пульпита. Воспаление охватывает всю коронковую часть пульпы, а затем переходит и на корневую. Здесь боли проявляются в виде самопроизвольных приступов, длящихся несколько часов и усиливающихся в ночное время. Человеку уже трудно вычислить самому, какой конкретно зуб заставляет его страдать, так как боль может отдаваться в челюсть, висок, ухо или затылок. Острый пульпит длится от 2 до 14 суток.
Острый гнойный пульпит является следствием вовремя невылеченного диффузного пульпита. Воспаление усиливается и сопровождается сильными самопроизвольными болями, которые практически не прекращаются. Тепло может усилить болевые ощущения, а холод, наоборот, успокоить. Иногда пульпит гнойный сопровождается повышением температуры тела.
Ретроградный пульпит
Отдельно следует сказать о ретроградном пульпите, который никак не проявляется на поверхности зубов. Инфицирование пульпы (как правило, нескольких зубов) происходит через верхушечное отверстие при патологических процессах в окружающих тканях при остеомиелите, хроническом остите, костных формах актиномикоза. Длительное время заболевание протекает бессимптомно и выявляется только при диагностике с помощью рентгенограммы. Симптомы запущенного ретроградного пульпита сходны с симптомами острого гнойного пульпита.
Травматический пульпит
Травматический пульпит относится к группе неинфекционных пульпитов и встречается гораздо реже, чем инфекционные. Такой пульпит провоцируют травматические (удар по твердой ткани зуба, неправильное вскрытие кариозной полости и т.д.), медикаментозные (лекарства сильного действия, пересушивание обнаженного дентина) и токсические влияния. Проявления травматического пульпита схожи с острым инфекционным пульпитом. Больной зуб реагирует как на холодный, так и на горячий раздражитель. В зависимости от степени сложности, травматический пульпит лечится либо с сохранением пульпы зуба, либо с ее полным удалением.
Трехканальный пульпит
Прежде чем перейти к понятию «пульпит трехканального зуба», разберемся с тем, что представляет собой трехканальный зуб. Как видно из названия, это зуб с тремя корневыми каналами, как правило, это верхние и нижние моляры (жевательная группа зубов). Три корня – это три пульпы. Трехканальный пульпит ставит перед специалистами стоматологии непростую задачу: удалить всю пульпу сразу и почистить стенки канала. Впрочем, проводя лечение зубов под микроскопом, врач способен контролировать каждый шаг трудоемкой и кропотливой работы.
История лечения
Лечение кариеса под пломбой - ДО Лечение кариеса под пломбой - ПОСЛЕ
Лечение кариеса под пломбой
Пульпит зуба мудрости
Третьи моляры подвергаются абсолютно таким же неблагоприятным факторам и заболеваниям, как и остальные зубы, даже чаще. Пульпит зуба мудрости имеет те же разновидности и клинические проявления. Его можно вылечить так же, как и пульпит на других зубах, тем более, если зуб расположен правильно и степень открытия ротовой полости в норме. Но нормальные зубы мудрости встречаются весьма редко, как правило, они не могут прорезаться, или к ним нет доступа для лечения. Поэтому зубы мудрости, пораженные пульпитом, проще сразу удалить.
Как вы убедились, существует множество разновидностей пульпита. Всех их объединяет один симптом – это боль в зубах. Заметив у себя этот тревожный сигнал организма, следует срочно обратиться к врачу. Помните, что своевременное лечение пульпита на начальной стадии может сохранить зуб живым, что имеет первостепенную важность для пациента.
0КОММЕНТАРИЕВ
К СТАТЬЕ
На медицинскую тему есть немало анекдотов. Например: «Доктор, посмотрите, что это у меня?!» – «Боже!!! ЧТО это у вас?» Чтобы не получилось, как в анекдоте, нужно, как минимум, знать, «что это» самому. Лучше, если эти знания останутся лишь теоретическими. Итак, узнаем, что же такое пульпит зуба и как его «вычислить».
Пульпит - враг зубов!
Содержание статьи:
Что такое пульпит и каковы его симптомы?
Диагностика пульпита
Классификация пульпита
Хронический пульпит
Острые формы пульпита
Ретроградный пульпит
Травматический пульпит
Трехканальный пульпит
Пульпит зуба мудрости
Что такое пульпит и каковы его симптомы?
Пульпит – это воспаление пульпы зуба, которую условно называют нервом. В практике стоматолога-терапевта больные, у которых выявлен зубной пульпит, занимают 14 – 20 % и более. К слову, это каждый пятый человек. Каков же патогенез, или механизм развития пульпита? В пульпе начинается воспаление, спровоцированное проникшей в нее инфекцией. Кариес, травмы при оперативном вмешательстве на пародонте, химические вещества типа фосфорной кислоты, перепады температуры и прочее могут рассматриваться как причины заражения зуба и появления пульпита.
На начальных стадиях пульпита заболевание проявляется в виде болезненной реакции зубов на перепады температуры и другие раздражители. Острые приступообразные боли – признаки уже прогрессирующего пульпита. Иногда, даже трудно определить, какой конкретно зуб «барахлит», поскольку болевые ощущения могут распространяться на всю челюсть. Определить пульпит также помогают и внешние симптомы: посеревшая эмаль, кровоточивость и разрастание тканей в открытой кариозной полости зуба.
Перейти в Поиск стоматологий
Диагностика пульпита
Врачебные ошибки при диагностике пульпита могут привести к печальным последствиям, поэтому для врача имеет первостепенную важность постановка правильного диагноза. Почему же стоматологи ошибаются? Первопричиной служит поверхностный анализ истории болезни. Пульсирующая сильная зубная боль, которая указывает на пульпит, у некоторых пациентов может вообще отсутствовать или иметь индивидуальный характер. Поэтому для успешной диагностики имеет значение выяснение причин ее возникновения, определение периодичности и интенсивности приступов. Далеко не каждый специалист готов проводить такое тщательное расследование, предпочитая определить пульпит, просто сделав рентген. Между тем воспаление пульпы переходит в более серьезное заболевание – периодонтит, при котором воспаление пульпы переходит на верхушку корня зуба.
В стоматологических клиниках, дорожащих своей репутацией, врачи при подозрении на пульпит используют дифференциальную диагностику. Суть ее в том, что для определения формы заболевания и последующего выбора методики его лечения учитываются не только данные рентгенографического исследования, но и полученная информация при визуальном осмотре. Анализируются также рассказы самого пациента о том, как давно он испытывает боль при пульпите и какого она характера – колющая, режущая или тянущая. Таким образом, дифференциальная диагностика пульпита помогает стоматологу точно определить, о какой форме заболевания идет речь.
Классификация пульпита
Стоматология разделяет пульпит на острый, хронический и обострение хронического. В то же время, две из перечисленных веток имеют собственные разновидности. Так, острый пульпит делится на очаговый и диффузный, а хронический – на фиброзный, гипертрофический (пролиферативный) и гангренозный. Каждая из разновидностей пульпита обладает собственными признаками и определяется методом тщательнейшей диагностики.
Хронический пульпит
Хронический пульпит может быть фиброзным, гипертрофическим и гангренозным. В стоматологической практике он распространен гораздо шире, нежели другие формы. Как можно догадаться, обострения – нередкие его спутники и порой весьма сложно диагностируемые. Иногда стоматологи могут трактовать обострение хронического пульпита как формы острого пульпита. В подобных случаях решающее значение при диагностировании имеет анамнез, то есть история развития и болезни. Итак, рассмотрим основные особенности хронических пульпитов.
Хронический фиброзный пульпит является наиболее распространенным видом хронического пульпита. Если больной обладает низкой реактивностью организма, то данный вид заболевания может возникнуть без предварительного острого воспаления. Зачастую боль не ощущается, но иногда зуб может реагировать на температуру и химические раздражители. При осмотре специалист обнаруживает глубокую кариозную полость.
Хронический гипертрофический пульпит, скорее, не ощущается, а становится зримым как пациенту, так и доктору: из «дырки» в зубе растет и набухает кровоточащая ткань, похожая на полип, вызывающая боль при употреблении твердой пищи. Рентгенография отражает разрушенную зубную коронку и деструктивные изменения костной ткани на верхушке корня.
Хронический гангренозный пульпит может развиваться либо в закрытой, либо в открытой полости зуба. Начальная стадия данного вида пульпита характеризуется болезненностью и кровоточивостью пульпы, а также повышенной реакцией на температурные раздражители, в основном на горячее. Сам пациент может определить гангренозный пульпит по специфическому запаху изо рта. В редких случаях жалоб на болезненные ощущения нет, хотя могут быть боли в прошлом, сошедшие на «нет». Лечение гангренозного пульпита включает в себя полное удаление пульпы зуба, что на языке медиков звучит как «витальная экстирпация».
Острые формы пульпита
Острый пульпит протекает чаще всего в закрытой полости зуба и проявляется внезапно возникающими и пропадающими болями, которые усиливаются под воздействием различных раздражителей. Данный вид пульпита делится на следующие формы его проявления:
Острый очаговый пульпит – начальная форма заболевания, при которой воспаление локализуется в самой верхней части зуба. Зубная боль, которую обуславливает пульпит, возникает при воздействии внешних раздражителей и не проходит после их устранения. Приступы длятся по 10 – 20 минут с промежутком в несколько часов. Пациент может сам определить больной зуб, отчасти именно поэтому данный вид пульпита получил название очагового.
Острый диффузный пульпит – следующая стадия заболевания, которая наступает через 1 – 2 суток после возникновения острого очагового пульпита. Воспаление охватывает всю коронковую часть пульпы, а затем переходит и на корневую. Здесь боли проявляются в виде самопроизвольных приступов, длящихся несколько часов и усиливающихся в ночное время. Человеку уже трудно вычислить самому, какой конкретно зуб заставляет его страдать, так как боль может отдаваться в челюсть, висок, ухо или затылок. Острый пульпит длится от 2 до 14 суток.
Острый гнойный пульпит является следствием вовремя невылеченного диффузного пульпита. Воспаление усиливается и сопровождается сильными самопроизвольными болями, которые практически не прекращаются. Тепло может усилить болевые ощущения, а холод, наоборот, успокоить. Иногда пульпит гнойный сопровождается повышением температуры тела.
Ретроградный пульпит
Отдельно следует сказать о ретроградном пульпите, который никак не проявляется на поверхности зубов. Инфицирование пульпы (как правило, нескольких зубов) происходит через верхушечное отверстие при патологических процессах в окружающих тканях при остеомиелите, хроническом остите, костных формах актиномикоза. Длительное время заболевание протекает бессимптомно и выявляется только при диагностике с помощью рентгенограммы. Симптомы запущенного ретроградного пульпита сходны с симптомами острого гнойного пульпита.
Травматический пульпит
Травматический пульпит относится к группе неинфекционных пульпитов и встречается гораздо реже, чем инфекционные. Такой пульпит провоцируют травматические (удар по твердой ткани зуба, неправильное вскрытие кариозной полости и т.д.), медикаментозные (лекарства сильного действия, пересушивание обнаженного дентина) и токсические влияния. Проявления травматического пульпита схожи с острым инфекционным пульпитом. Больной зуб реагирует как на холодный, так и на горячий раздражитель. В зависимости от степени сложности, травматический пульпит лечится либо с сохранением пульпы зуба, либо с ее полным удалением.
Трехканальный пульпит
Прежде чем перейти к понятию «пульпит трехканального зуба», разберемся с тем, что представляет собой трехканальный зуб. Как видно из названия, это зуб с тремя корневыми каналами, как правило, это верхние и нижние моляры (жевательная группа зубов). Три корня – это три пульпы. Трехканальный пульпит ставит перед специалистами стоматологии непростую задачу: удалить всю пульпу сразу и почистить стенки канала. Впрочем, проводя лечение зубов под микроскопом, врач способен контролировать каждый шаг трудоемкой и кропотливой работы.
История лечения
Лечение кариеса под пломбой - ДО Лечение кариеса под пломбой - ПОСЛЕ
Лечение кариеса под пломбой
Пульпит зуба мудрости
Третьи моляры подвергаются абсолютно таким же неблагоприятным факторам и заболеваниям, как и остальные зубы, даже чаще. Пульпит зуба мудрости имеет те же разновидности и клинические проявления. Его можно вылечить так же, как и пульпит на других зубах, тем более, если зуб расположен правильно и степень открытия ротовой полости в норме. Но нормальные зубы мудрости встречаются весьма редко, как правило, они не могут прорезаться, или к ним нет доступа для лечения. Поэтому зубы мудрости, пораженные пульпитом, проще сразу удалить.
Как вы убедились, существует множество разновидностей пульпита. Всех их объединяет один симптом – это боль в зубах. Заметив у себя этот тревожный сигнал организма, следует срочно обратиться к врачу. Помните, что своевременное лечение пульпита на начальной стадии может сохранить зуб живым, что имеет первостепенную важность для пациента.
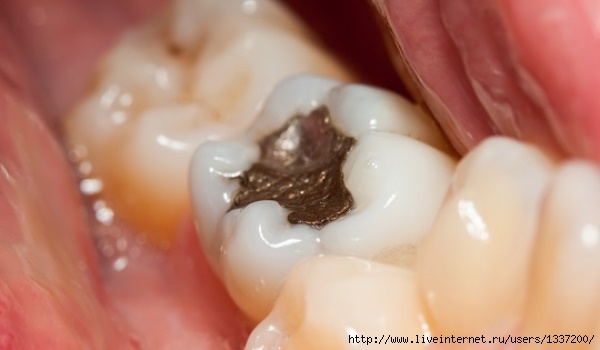
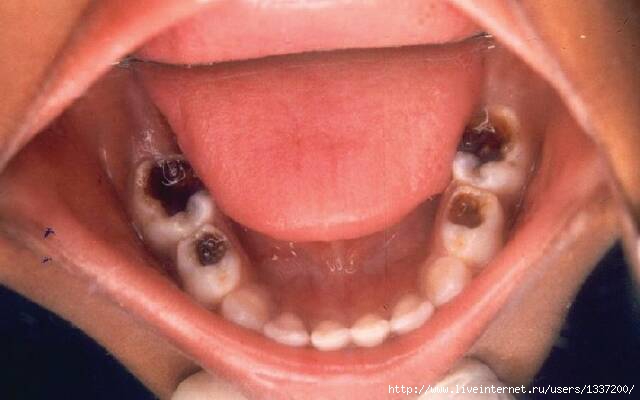
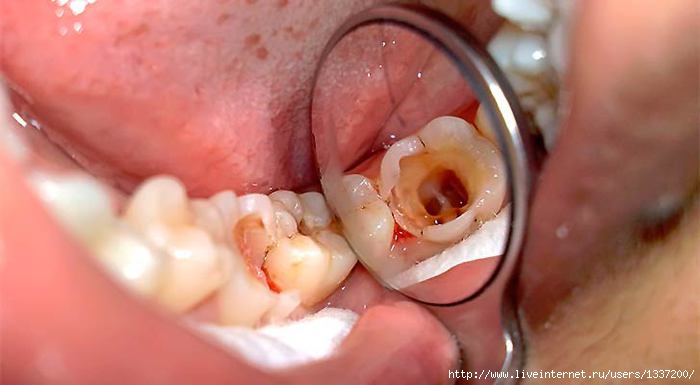
Кариес
2015-11-30 18:36:10 (читать в оригинале)Кариес - заболевание, известное еще за 3000 лет до нашей эры - до сих пор преследует как детей, так и взрослых.
ЧТО ЭТО?
Кариес - разрушение твердых тканей зуба (эмали и расположенного глубже дентина). Это заболевание вызывают бактерии, которые скапливаются на поверхности зубной эмали там, где она размягчена или повреждена. Бактерии питаются глюкозой из нашей пищи и повреждают органическую матрицу эмали так, что та больше не способна накапливать фтор и другие минералы.
В ЧЕМ ПРИЧИНА?
Еда и вода. Для здоровья зубов особенно важен минерал фтор из питьевой воды. Кариес особенно распространен в регионах, где вода бедна фтором. Кроме того, для зубов важен правильный баланс белков, витаминов и прочих минералов в пище. Углеводы, особенно «простые» (сладости) - питательная среда для вызывающих кариес бактерий. Если с детства зубы формируются в таких условиях, эмаль буде изначально слабой и неустойчивой к кариесу.
Иммунитет полости рта. Если он ослаблен, бактерии легче размножаются. К падению местного иммунитета могут привести острые респираторные и респираторно-вирусные заболевания.
Чистка зубов. К сожалению, многие люди делают ее неправильно или формально. Зубной налет в труднодоступных местах, как правильно, можно снять только при помощи стоматолога.
Нарушения обмена веществ могут приводить к тому, что эмаль теряет минералы и становится уязвимой.
Генетика. От нее зависит химический состав и структуры зубных тканей.
КАК УЗНАТЬ?
Большинство из нас замечает кариес, когда он уже доходит до средней или глубокой стадии, т.е. в зубе чернеет полость, которая бросается в глаза.
На начальной (поверхностной) стадии кариеса на эмали виднеется лишь грязно-серое или коричневое пятно. Его тоже можно разглядеть самому, если осматривать зубы тщательно и использовать второе зеркало.
Обратите внимание боль при попадании «на зуб» кислой, холодной, реже сладкой или острой пищи. Полоскание или чистка зубов такую боль снимает, так как устраняет раздражитель из полости в зубе. От кариеса как такового зубы не болят.
Частое застревание пищи в зубах или между ними может или вызвать кариес, или указывать на то, что уже имеется кариозная полость. Кстати, ухудшить состояние эмали можно и постоянным ковырянием зубочистками.
Все эти косвенные признаки - повод не тянуть с визитом к стоматологу.
ЧЕМ ГРОЗИТ?
Как развивается кариес. Наглядно
Когда бактерии прикрепились к эмали, она уже не сможет починить сама себя. Соответственно, разрушение эмали, а за ней и дентина - вопрос времени. Рано или поздно полость дойдет до нерва и начнется пульпит, сопровождающийся острой болью. Лечение окажется более сложным и, соответственно, дорогостоящим. При этом растет риск остаться с «мертвым» (депульпированным) зубом, который прослужит гораздо меньше, чем «живой».
КАК ЛЕЧИТЬ?
Лечение кариеса хорошо освоено и практически безболезненно. Чем раньше вы им займетесь, тем проще и дешевле оно кажется.
На начальной стадии (когда имеется только пятно) достаточно почистить эмаль инструментом и восстановить ее минеральными растворами или лаками.
На более глубоких стадиях надо убрать пораженные ткани, дезинфицировать, затем запломбировать и обработать так, чтобы зуб выглядел естественно. Иногда приходится полость расширять, чтобы пломбу можно было хорошо закрепить.
Когда зуб очень сильно изъеден кариесом, так что пломбу не в чем закреплять, приходится его обтачивать и сверху ставить коронку.
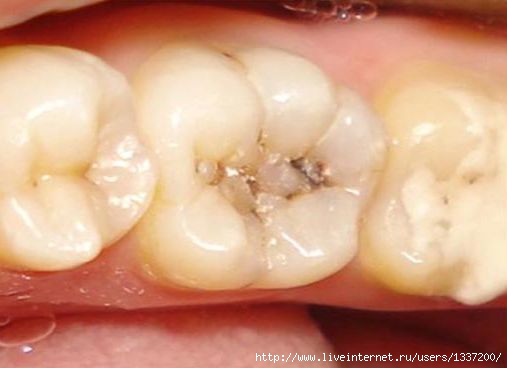
Кариес — заболевание зуба, при котором происходит разрушение эмали и дентина, в результате, на его поверхности образуется повреждение — «дырка». Стоматологи различают две стадии кариеса: раннюю — стадию кариозного пятна (белого и пигментированного), и позднюю — стадию образования дефекта твердых тканей зуба (поверхностный, средний и глубокий кариес).
Причина
Кариес развивается в результате жизнедеятельности бактерий, обильно содержащихся в мягком зубном налете. Зубной налет, в свою очередь, образовывается при потреблении «мягкой» термически обработанной пищи, с большим содержанием углеводов. А это как раз та самая пища, которая составляет основной рацион современного человека. Если зубной налет своевременно не удалять, бактерии начинают усиленно размножаться. Чем больше их становится, тем больше они выделяют кислоты, которая, фактически, вымывает фтор и кальций из зубной эмали. Постепенно эмаль размягчается, а бактерии проникают все глубже и глубже в зуб, повреждая его.
В развитии кариеса зубов большое значение имеют внешние факторы (питание, гигиена зубов), наследственность, и состояние самого организма в целом (иммунной, пищеварительной системы и т.д.). Кроме плохой очистки зубов от налета, причиной кариеса может стать неправильное питание (недостаток белков, витаминов, минеральных солей, фтора), чрезмерное употребление сладкого, а также стрессы.
Что происходит?
Мягкий зубной налет образуется практически сразу во время еды. Он содержит крохотные остатки пищи, и, в основном, состоит из углеводов. Если зуб не будет очищен в течение ближайших 72 часов, мягкий налет отвердеет и довольно прочно закрепится на зубе. Поселившиеся в нем бактерии умеют перерабатывать углеводы в кислоты. Зубная эмаль под воздействием образовавшейся кислоты становится мягкой. Это и есть первая стадия кариеса — кариозное пятно. Пока еще процесс повреждения зуба можно остановить.
На второй стадии кариеса процесс усугубляется. Повреждение доходит до дентина — это основная ткань зуба, покрытая эмалью. Дентин менее устойчив к кариесу, чем эмаль, поэтому разрушение зуба ускоряется и разрастается вширь и вглубь. Это уже средний кариес. Если на данном этапе не лечить кариес, разрушение дентина приведет к образованию полости-«дырки». Возникнет глубокий кариес.
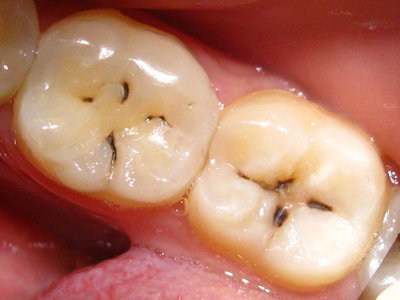
Распознать кариес достаточно просто. Признаки кариеса:
на зубах (обычно на жевательной поверхности) появляются темные точки;
поверхность зуба становится шероховатой;
во время еды зубы начинают ныть, реагировать на сладкое и кислое, горячее и холодное;
может появиться неприятный запах изо рта;
зубочисткой или даже языком можно нащупать полость в зубе.
Кариес может так сильно и глубоко повредить зуб, что окажется затронутой его нежная часть — пульпа, в которой проходят нервы и сосуды. Пациенты, мучающиеся от острой боли, как раз те несчастные, у которых кариес перешел в пульпит.
Диагностика и лечение
Если кариес все-таки развился, важно как можно раньше обратиться к стоматологу для проведения лечения. Глубокий кариес лечить значительно дольше и тяжелее, кроме того, он может вызывать серьезные осложнения. Диагноз кариеса устанавливает врач-стоматолог. Он же должен разобраться, насколько сильно поврежден зуб. Для этого, кроме обычного осмотра ротовой полости пациенту могут назначить ренгенографию или радиовизиографию зуба.
Наряду со старыми, проверенными и хорошо всем знакомыми методами лечения кариеса, такими как пломбирование зубов и снятие зубного камня, современная стоматология активно внедряет новые технологии в лечении кариеса. В настоящее время применяются такие щадящие методики, как химико-механическая система лечения кариеса, воздушно-кинетический метод, лазерная технология, использование озона. Все они позволяют лечить кариес безболезненно, без использования бормашины и применения анестезии. Лечение кариеса зависит от степени поражения ткани зуба. В стадии кариозного пятна проводят реминерализацию с помощью специального раствора. При поверхностном, среднем и глубоком кариесе рассверливают кариозную полость, а потом ставят пломбу.
Профилактика
Разумнее всего не дожидаться развития кариеса, а предупредить его возникновение. Особенно эффективно проводить профилактику кариеса у детей. Используя современные технологии, в частности, запечатывание фиссур зубов, стоматолог может гарантировать, что до следующего посещения (через год) кариеса в них не будет.
Чтобы не допустить развития кариеса важно:
правильно питаться. В рационе должны преобладать свежие овощи и фрукты. Следует сократить потребление мучного и сладкого;
чистить зубы по 2 минуты утром и вечером, с помощью правильно подобранной зубной пасты и щетки;
своевременно удалять зубной камень;
в профилактических целях посещать стоматолога 1-2 раза в год.
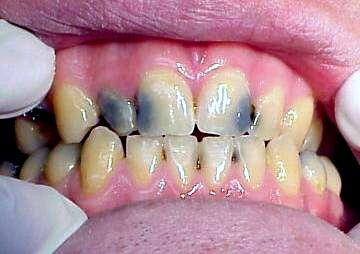
стихи Андрея Ковалева
2015-11-30 18:03:17 (читать в оригинале)Забыл
Андрей Ковалёв
В небе плывут облака,
Птицы летят домой.
Ты от меня далека,
Давно уже не со мной.
Было все, да прошло.
Кто виноват? - Никто.
Но на душе тяжело,
Потому, что…
Забыл, забыл запах твоих волос,
Как я тебя любил - до боли любил, до слез.
Забыл, забыл как тебя целовал.
Я без тебя не жил, одну тебя ждал.
Богом данная мне
Андрей Ковалёв
Ты давно уже не снишься мне,
И давно уже не жду звонка.
Я рисую на чужой стене
Белых ангелов в облаках.
Моя жизнь - пустой ночной вокзал,
Небо синее лишь из окна.
О свободе я всю жизнь мечтал -
И зачем мне она?
Вечера длиннее стали вдруг,
И мелодия едва слышна.
Но случайность замыкает круг -
Я один, ты одна.
До рассвета только два часа,
Я все жду - когда приснишься мне.
А бессонница молчит, лиса.
Сердца стук в западне.
Я кричал, но мой крик
Пеплом падал в ночи.
Обернись хоть на миг,
Гаснет пламя свечи.
Я бежал за тобой.
Сердца стук в западне.
Я тебе всё прощу -
Богом данная мне!
А мне все снятся твои глаза
Андрей Ковалёв
Я не думал и не гадал -
Что так больно жить без тебя.
От себя самого бежал -
Только это все было зря.
Ночь сплетала тоску в узлы,
И молитва седым свинцом.
Мне б удачу на час взаймы.
Плачут голуби за окном.
А мне все снятся твои глаза -
На ресницах твоих слеза.
Не забыть мне и не вернуть
Твою любовь.
Я вдыхаю город в себя.
В суматохе ночных огней
Безнадежно все жду тебя,
И люблю тебя все сильней.
Все, что было в жизни моей -
Это только ты.
Ты вернись и меня согрей -
Это все мечты, все мечты.
Мой нерожденный сын
Андрей Ковалёв
Молитвенно сжаты ладони,
Страшное слово – «забудь».
Ногтями, ножами, зубами, слезами
Тебя уже не вернуть.
Зачем ходили по краю,
Резали души стеклом,
Кострами, углями, корнями, камнями? –
Только бы быть вдвоем!
И я - не простивший, и я - не прощенный,
Обреченный лететь один.
Мой сын не рожденный - глядит отстраненно,
Мой не рожденный сын, не рожденный сын.
Безумные лунные тени,
Тоска – железной стеной...
Стихами, грехами, ночами, веками
Мечтать о тебе одной!
В небо ворваться птицей,
С неба сорваться вниз.
Дождями, снегами, цветами, шипами,
Чудом - ко мне вернись!
Наша любовь как Титаник
Андрей Ковалёв
Она играла на фоно
Одним своим тонким пальчиком.
И даже меня познакомила
Со своим старым мальчиком.
Плакал я и зачем-то смеялся,
Не хотел, но крутил колесо -
Да зачем, да зачем, да зачем,
Да зачем это все?
На разбитом асфальте
Девушка в синем платье.
Говорил ей, что мне надоело -
Она все Земфиру пела.
А наша любовь, как «Титаник» -
Так красиво идет ко дну.
И жалеть ты меня не станешь -
Я люблю лишь тебя одну.
А наша любовь, как «Титаник»,
А нам уже все равно.
Режиссеры опять всех обманут -
И веселое снимут кино.
Слава России!
Андрей Ковалёв
Мы с тобой родились в великой России
Все мы верим, что будет Россия сильной!
От Балтийского моря до Курильской гряды.
В мире нету прекрасней и краше страны.
Над огромной Россией, над великой страной
Наш двуглавый орел свои крылья раскрой.
Над Россией моей солнце светит всегда,
Золотятся под солнцем церквей купола.
Бились насмерть с врагами наши деды, отцы,
Мы должны сделать все, чтоб сбылись их мечты
Мир свободы и счастья построим трудом.
И одною огромной семьей заживем.
И татарин, и русский, и бурят, и еврей,
И чеченец, и чукча, и башкир, и карел -
Все народы России будут вместе всегда,
Пусть горит над Россией надежды звезда.
Слава России!
Великой державе!
Слава России!
Народу слава!
Цыганка
Андрей Ковалёв
Нагадала цыганка
Мне по руке:
Буду жить одиноко
В печали-тоске…
Так и случилось,
Так всё сошлось:
Живу я с любимой
Не рядом, а врозь.
Искал ту цыганку
Почти целый год.
… А эта цыганка
Мне навстречу идёт.
Я с надеждою руки
Тяну к ней, дрожа…
Как смеялась цыганка,
Мне ворожа.
- Ты, цыганка, цыганка,
Пройдись по годам…
Ты, цыганка, цыганка,
Мне погадай.
Ты, цыганка, цыганка,
Мне счастье верни…
…Цыганка, цыганка,
Сначала начни…



Ссора с Димой и День рождения
2015-11-10 22:03:14 (читать в оригинале)Ссора с Димой и День рождения
Я праздновала Днюшку и пригласила ребят к себе, вроде как всегда за столом и потом он остался ночевать и я пришла к нему, а он проигнорировал меня, как будто меня нет, я хотела другого, танцевать, веселиться, ну мы и поссорились с ним не общались месяц почти, год, и подруга спросила буду я праздновать
Я сказала нет, у нас скучно проходят Днюхи а мне хочется другого , может с концертом, спектаклем, артистами и подруга рассказала своему другу. Я не знала что это Лазарев.
И он проговорился Димке, а он хотел ко мне прийти и вспомнив ссору он устроил вечеринку в где концерт по телеку, центр Эмина и с концертом, подарками, звездами и Дима прилюдно извинился за ту грубость и равнодушие.


Сон в явь
2015-11-10 21:53:33 (читать в оригинале)Сон в явь
Я проснулась от крика мужа, он сказал, что меня вызывают на работу в спорт зал стадиона, что что-то случилось,я как бы работала админом
Я приехала и меня встретил Гинер
- Мария чп, оба крали ЦСКА, украли форму, медали и переходящий кубок- сказал он.
- Ну игра не отменяется с Динамо?- спросила я.
- А как же мы без формы?- спросил он.
К на подошли Газаев и Слуцкий, и игроки
- Не волнуйся Леня, выходите так как есть, не показывайте слабость, пусть вор смотрит что мы не задаемся и победим!- сказала я- Не в форме дело!-добавила я
- Ты думаешь что они хотели нас сломить, но мы не такие Леня, у нас все отлично!- успокаивала я Слуцкого.
Ребята выходят на поле в костюмах.
Начался матч. Вскоре один гол в ворота Динамо, во втором тайме второй гол. Конец 2-0 . Победа. Слуцкий кричит на Тошича за то, что он много фолит и за желтую карточку.
- Я же говорила Леонид, мы победили- сказала я и увидела улыбки ребят и Леонида. Потом мы отмечали победу в ресторане. Вскоре нашлись и кубок, и медали у фаната Динамо. Он вскоре сдался. Нашли и форму. Его осудили на 6 лет условно, с выплатой компенсации.




Категория «Религия»
Взлеты Топ 5
|
| ||
|
+87 |
119 |
ershow |
|
+85 |
94 |
Annelle |
|
+83 |
92 |
Сергей Каменев |
|
+76 |
149 |
_Музыка_Души_ |
|
+73 |
91 |
yashar |
Падения Топ 5
|
| ||
|
-1 |
6 |
Дневник белого колонизатора |
|
-5 |
155 |
Bill4iam |
|
-5 |
70 |
Новый завет |
|
-19 |
76 |
Планета Земля |
|
-19 |
12 |
ГОРОСКОП |
Популярные за сутки
Загрузка...
BlogRider.ru не имеет отношения к публикуемым в записях блогов материалам. Все записи
взяты из открытых общедоступных источников и являются собственностью их авторов.
взяты из открытых общедоступных источников и являются собственностью их авторов.

